Kolonoskopia
Jest to badanie dolnego odcinka przewodu pokarmowego, pozwalające na ocenę jelita grubego przy pomocy kolonoskopu.
„Colon” – jelito, „scopeo” – oglądam.
Kolonoskop jest to giętki przyrząd endoskopowy (przewód światłowodowy z umieszczoną na końcu kamerą), który wprowadzany jest przez odbyt, następnie kolejne odcinki jelita grubego do kątnicy i końcowego odcinka jelita cienkiego. Lekarz wykonujący badanie ogląda kolorowy obraz jelita grubego na monitorze.
Dzięki zaawansowanej technice uzyskiwany obraz jest bardzo dokładny.




Prawidłowe obrazy endoskopowe jelita grubego.
Podczas badania można stwierdzić szereg nieprawidłowości w jelicie tj. polipy, zmiany nowotworowe, zmiany zapalne błony śluzowej jelita, uchyłki jelita grubego. Istnieje także możliwość pobrania wycinków do badania histopatologicznego z miejsc podejrzanych, ale także usunięcie niektórych zmian np. polipów.
Pobieranie wycinków do badania histopatologicznego oraz usuwanie polipów jest niebolesne.
Dlaczego proponujemy Państwu to badanie?
Wskazania do kolonoskopii:
- krwawienia z dolnego odcinka przewodu pokarmowego – każde krwawienie jest wskazaniem do badania niezależnie od wieku pacjenta. Nie należy tłumaczyć krwawienia tylko i wyłącznie hemoroidami, bo czasem wraz z hemoroidami mogą współistnieć naprawdę poważne choroby zlokalizowane nieco powyżej w jelicie, które a dostępne tylko w badaniu kolonoskopowym,
- przewlekające się biegunki o niejasnej przyczynie,
- niewyjaśniona niedokrwistość,
- nieswoiste choroby zapalne jelit (wrzodziejące zapalenie jelita grubego, choroba Crohna) – diagnostyka i nadzór,
- znaczny spadek masy ciała o niewyjaśnionej przyczynie,
- uczucie niepełnego wypróżnienia, parcie na stolec,
- nagła zmiana rytmu wypróżnień,
- badania profilaktyczne populacji osób zdrowych.
Kto wykonuje badanie?
Badanie wykonuje doświadczony endoskopista, posiadający certyfikat uprawniający do badań endoskopowych wraz z pielęgniarką endoskopową.
Przygotowanie do badania
Kolonoskopia jest badaniem, które wymaga specjalnego przygotowania jelita, w celu oczyszczenia go ze stolca i resztek pokarmowych. Istnieje kilka preparatów służących do przygotowania do badania. Cały schemat przygotowania do badania dostępny w zakładce przygotowanie do badań.
Najważniejszym elementem dobrego przygotowania do badania jest zastosowanie odpowiedniej diety na 3-5 dni przed badaniem. Należy unikać wszystkich owoców pestkowych tj. truskawki, maliny, winogrona, kiwi oraz przyjmować posiłki lekkostrawne, o konsystencji półpłynnej i papkowatej. Dobre przygotowanie do badania poprawia znacznie jakość badania, dzięki czemu ryzyko przeoczenia drobnych zmian jest znacznie mniejsze oraz skraca czas badania. W zależności od pory dnia , w której ma być wykonane badanie schemat przygotowania jest różny.
Obrazy endoskopowe prawidłowo przygotowanego jelita vs źle przygotowanego jelita do badania.


Prawidłowo przygotowane jelito do badania.


Źle przygotowane jelito do badania.
UWAGA!
Jeśli pacjent przyjmuje leki, które muszą być bezwzględnie przyjęte w godzinach rannych należy je przyjąć co najmniej 2 godziny przed badaniem, popijając niewielka ilością wody.
Jeśli pacjent choruje na cukrzycę powinien poinformować o tym personel podczas rejestracji.
Jeśli pacjent przyjmuje leki przeciwkrzepliwe zwłaszcza Acenokumarol, Warfin powinien je odstawić na co najmniej 5 dni przed planowaną kolonoskopią, najlepiej w porozumieniu z prowadzącym kardiologiem, ponieważ zwykle istnieje konieczność zastąpienia tych leków heparyną drobnocząsteczkową.
Przebieg badania
Przed wykonaniem badania pacjent powinien wypełnić formularz świadomej zgody na badanie endoskopowe i własnoręcznie się na nim podpisać.
Bez tego formularza nie jest możliwe wykonanie badania.
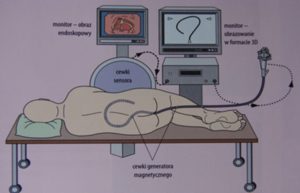
Ułożenie pacjenta podczas kolonoskopii.
Na początku badania pacjent leży na lewym boku. Lekarz przed rozpoczęciem badania ogląda okolicę odbytu i bada palcem kanał odbytu (tzw. badanie per rectum). Następnie lekarz powoli zakłada kolonoskop przez odbyt. Badanie jest zwykle dobrze tolerowane przez pacjenta . Może mu towarzyszyć uczucie rozpierania, wzdęcia w jamie brzusznej. Mogą występować krótkotrwałe silniejsze pobolewania w czasie pokonywania ostrych zakrętów jelita. W trakcie badania lekarz może zalecić zmianę pozycji na plecy. Czasami istnieje konieczność zmiany pozycji kilka razy podczas badania. Czasem istnieje konieczność uciskania brzucha przez pielęgniarkę, zwykle ucisk ten przynosi ulgę badanemu. Podczas badania nie należy także wstrzymywać gazów, zwiększa to uczucie dyskomfortu w jamie brzusznej i powoduje odruchowe napinanie brzucha podczas badania. Za pełną kolonoskopię uważa się badanie wykonane do kątnicy lub ewentualnie do końcowego odcinka jelita cienkiego. Po osiągnięciu kątnicy lekarz badający powoli wycofuje aparat i dokładnie ocenia błonę śluzową jelita grubego.
Czas trwania badania zależy w większości przypadków od warunków anatomicznych, reakcji pacjenta oraz stwierdzanych zmian. Przeciętnie trwa od 15 do 30 minut.
Po badaniu przez kilka godzin pacjent może odczuwać lekki dyskomfort w jamie brzusznej spowodowany nagromadzonym podczas badania powietrzem, nie należy wówczas wstrzymywać gazów.
Istnieje możliwość wykonania kolonoskopii w znieczuleniu krótkim dożylnym. Podczas takiego znieczulenia pacjent w czasie badania śpi, nie odczuwa żadnych dolegliwości. Po zakończeniu badania bardzo szybko odzyskuje świadomość. Tego typu znieczulenie odbywa się zawsze z udziałem anestezjologa. Jest bardzo bezpieczne , a stosowane leki maja krótki czas działania. Na badanie wykonane ze znieczuleniem należy przyjść z osoba towarzyszącą, ponieważ po takim znieczuleniu nie można prowadzić pojazdów mechanicznych.
Przeciwwskazania do kolonoskopii:
- brak zgody pacjenta,
- ostra niewydolność krążenia,
- ostra niewydolność oddychania,
- ostra niewydolność wieńcowa,
- ostry brzuch,
- ostra faza chorób zapalnych jelit,
- Megacolon toxicum – toksyczne rozdęcie okrężnicy,
- ostre zapalenie uchyłków jelita grubego.
Ciąża – p/wskazanie względne.
Powikłania kolonoskopii:
- perforacja – przebicie jelita – podczas kolonoskopii diagnostycznej z częstością 0,17% – najczęściej podczas pokonywania zagięcia odbytniczo – esiczego,
- perforacja – po zabiegach endoskopowych (polipektomia) częstość 0,41%,
- krwawienie – głównie związane zabiegami endoskopowymi (polipektomia),
- powikłania sercowo-płucne – opisywane pojedyncze przypadki odruchowego zatrzymania akcji serca,
- infekcje,
- powikłania sedacji i znieczulenia.
